Елена Бабичева
Лекарство от рождения: как и зачем пересаживают пуповинную кровь
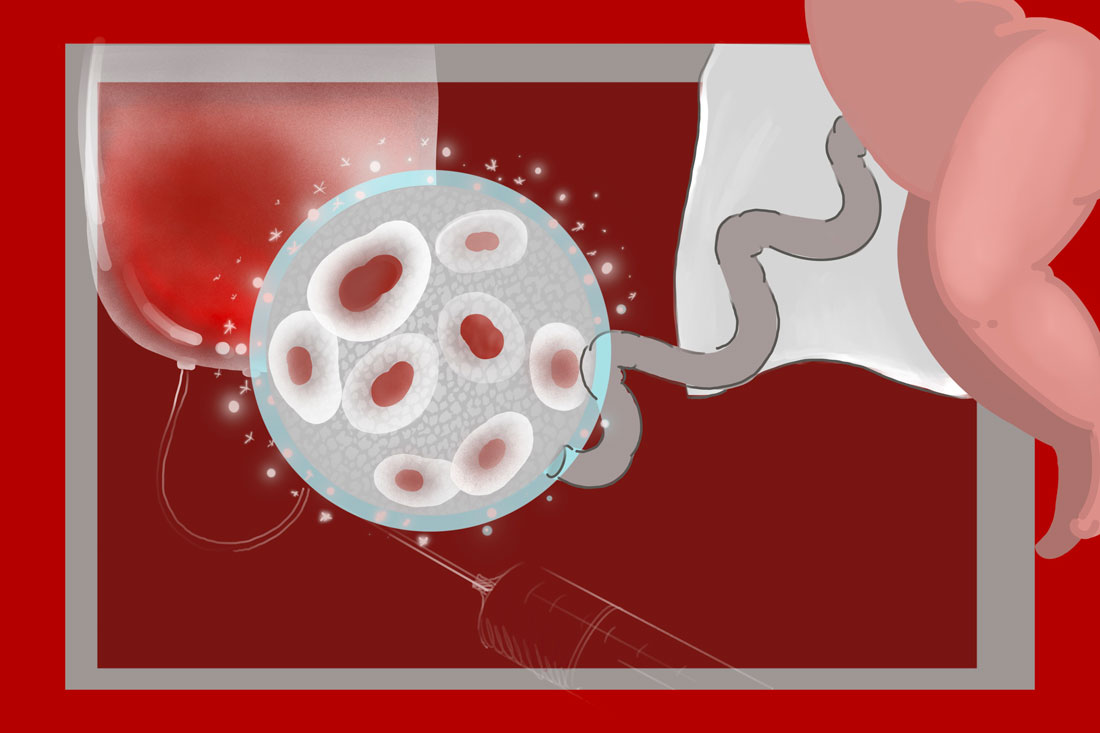
Кроветворные стволовые клетки, пересадка которых может спасти жизнь, берутся не только из костного мозга. Альтернатива – плацента и пуповина после рождения ребенка. Единицы взятой из них крови содержатся в специальных банках (речь о хранилищах), пока такая единица не подойдет по генам тяжелобольному пациенту. Кровь5 узнала, как все это работает, а еще о сильных и слабых сторонах метода и почему он не может заменить трансплантацию костного мозга от неродственных доноров.
В базе Всемирной ассоциации доноров костного мозга без малого 40,5 млн добровольцев из регистров 55 стран. Однако 800 тысяч из них – это на самом деле единицы пуповинной крови. Цифра немаленькая, поэтому интересно разобраться, как возможно лечение тяжелых болезней путем пересадки пуповинной крови.
Первые спасения
Основной источник получения кроветворных стволовых клеток для трансплантации – костный мозг. Хотя, напомним, существует два способа его забора – из тазовых костей и из периферической крови, куда нужные клетки выгоняют благодаря особому препарату (об обоих Кровь5 рассказывала отдельно). Но у такого источника при всех его достоинствах есть и слабые места. По мере старения запас кроветворных клеток в организме истощается – в отношении донора есть возрастной порог. Да и нельзя исключать, что донор, вступивший в регистр и совпавший с пациентом спустя годы, может оказаться по медицинским показаниями или каким-то иным не подходящим для донации. Так что исследователи ищут новые возможности.
В октябре 1988 года в парижском госпитале Святого Людовика была проведена первая в мире трансплантация пуповинной крови.
Пациентом стал пятилетний мальчик из США Мэттью Фэрроу, страдавший редким наследственным заболеванием – анемией Фанкони, а донором пуповинной крови – совместимая с ним новорожденная сестра маленького пациента. Пересадка прошла успешно – Мэттью поправился.
Эта процедура подтвердила, что в качестве трансплантата пуповинная кровь может быть аналогом костного мозга, и дала мощный импульс для дальнейшей работы в данном направлении. Ученые продолжали активно изучать свойства стволовых клеток. И чем больше узнавали, тем очевиднее становилась необходимость иметь некий резерв пуповинной крови, чтобы у каждого человека был шанс получить помощь.
Идея собирать безымянные образцы пуповинной крови принадлежала американскому доктору Пабло Рубинштейну. В 1992 году в Нью-Йорке она воплотилась в создание специального биохранилища – так появился первый государственный банк пуповинной крови, который пополнялся на безвозмездной основе. Вскоре он пригодился.
Митчу Сантане не исполнилось и года, когда он заболел острым лимфобластным лейкозом. Многочисленные курсы химиотерапии не помогали, болезнь возвращалась снова и снова. Анализ на совместимость дал неутешительные результаты: никто из членов семьи не мог стать донором костного мозга, даже старший брат. В зарубежных регистрах подходящего донора также не оказалось. И тогда было решено обратиться в банк пуповинной крови.
В сентябре 1993-го в Университете Дьюка (США) была проведена первая трансплантация пуповинной крови уже от неродственного донора, и она тоже прошла успешно. И этот случай открывал новые возможности в лечении в том числе злокачественных заболеваний крови.
У клеток пуповинной крови есть неоспоримое преимущество перед костным мозгом – молодость. Они молоды, а потому функционально активны. Они быстрее приживаются, у них выше способность к размножению и дифференцировке (превращению в клетки других видов) и ниже требования к иммунологической совместимости.
Правда, концентрация нужных для пересадки клеток в пуповинной крови ниже, чем в костном мозге или периферийной крови, поэтому восстановление кроветворения будет идти медленнее. А любое промедление в таком случае – повышенный риск развития инфекции.
При всем этом за тридцать с лишним лет число трансплантаций пуповинной крови превысило 40 тысяч по всему миру. Процедура одобрена во многих странах как метод лечения более ста тяжелых заболеваний крови, иммунной системы и ряда наследственных болезней.
С расчетом на будущее
Процедура сбора пуповинной крови действительно относительно несложная и безопасная как для матери, так и для новорожденного. Во время родов пуповину пережимают специальными зажимами, чтобы кровь стекала в шприц. Как правило, ее не очень много, около 80 мл, поэтому важно собрать максимальное количество.
Небольшой объем получаемого биоматериала – достаточно существенный минус в этой технологии. И для трансплантации взрослому человеку такого количества может просто не хватить. Но в последние годы эту проблему научились решать: используют два-три максимально близких по типу образца, которые можно смешать и ввести взрослому пациенту.
Для сбора пуповинной крови метод родоразрешения не имеет значения: это могут быть и естественные роды, и кесарево сечение.
Более того, если беременность многоплодная, то возможно получить пуповинную кровь каждого новорожденного.
После того как образец собрали, его проверяют на наличие инфекций, определяют группу крови и резус-фактор, дальше происходит собственно выделение кроветворных стволовых клеток. Для этого удаляют ненужные элементы – эритроциты, лейкоциты, плазму. Затем полученный концентрат замораживают до температуры минус 90 градусов по Цельсию и помещают на карантин, пока не придут результаты всех исследований. Важно убедиться, что образец пригоден к трансплантации, получить всю информацию о нем, только тогда его можно переместить уже на постоянное хранение в криобанк.
Хранят собранные клетки в жидком азоте при температуре минус 196 градусов по Цельсию. На сегодня известно, что в таких условиях они как минимум 15–17 лет не теряют своих свойств. А гипотетически могут храниться вечно.
Таким образом, задача для родителей – заранее, еще в период ожидания ребенка, принять решение о сборе пуповинной крови. И второй вопрос, который стоит продумать заблаговременно: в каком банке, общественном или коммерческом (частном), оставить на хранение биоматериал. Отличия между ними начинаются уже на этапе родов. Коммерческий банк пуповинной крови готов провести процедуру сбора в любом роддоме. Общественный – только в том, с которым сотрудничает.
Особые банки
Сегодня в мире работает более ста банков пуповинной крови. Значительная часть этих биохранилищ – коммерческие структуры, в которых образцы поименованы, являются собственностью донора (или до его совершеннолетия – законных представителей) и предназначены для его нужд.
Сохранять пуповинную кровь новорожденного именно в коммерческом банке стало своеобразным трендом в начале XXI века. Родителей не останавливали цены ни на сбор биоматериала, ни на его хранение. Казалось, это поступок современных, продвинутых родителей – позаботиться о здоровье своих близких и подстраховаться на случай… Но чего?
Исследования показали, что биообразец не поможет его «хозяину»: если ребенок родился с заболеванием крови – собранная из пуповины кровь имеет те же «неудачные» генетические характеристики.
Правда, эту кровь можно использовать, если ее обладатель заболел, например, приобретенной апластической анемией или попал в зону радиации. Но вероятность наступления подобных случаев минимальна, и кровь, возможно, никогда не будет востребована. Хотя могла бы послужить спасению другого человека. Но, раз приняв решение, поменять его не получится. И если собственник биообразца, который хранится в коммерческом банке, решит пожертвовать его в общественный, он не сможет это сделать.
Перед желающим стать безвозмездным донором стоит другая дилемма. Если ему понадобится пуповинная кровь и он будет точно знать, что в банке есть стопроцентно совместимый с ним образец, он не сможет его получить. Образцы в общественных банках анонимные, и донор будет на общих основаниях искать донорскую же кровь уже для себя.
За прошедшие десятки лет немало копий было сломано в этических дискуссиях. Сам сбор пуповинной крови не вызывал особых вопросов, ведь в противном случае она утилизируется как биоотходы. А вот споры по поводу того, должна ли пуповинная кровь быть общественным достоянием, доступной и бесплатной, разгорелись нешуточные. И сегодня в некоторых странах, например во Франции, коммерческие банки пуповинной крови законодательно запрещены. В России есть и те, и другие банки пуповинной крови, всего их полтора десятка, большая часть – коммерческие.
Статистика трансплантаций свидетельствует скорее в пользу общественного хранения. Трансплантаций пуповинной крови от неродственных доноров было сделано более 30 тысяч. Остальное – аутологичные пересадки (то есть пациенту пересаживают его собственные кроветворные клетки).
Поэтому Всемирная ассоциация доноров костного мозга продвигает идею именно безвозмездной сдачи пуповинной крови в общественные банки, чтобы увеличить шансы пациентов на спасение.