Никита Аронов
Редкая и дорогая: как готовят кровь для особых пациентов
Сколько стоит литр крови? У кого она редкая и где ее взять? Можно ли сделать переливание крови на 100% безопасным? Кровь5 спросила об этом у специалистов НМИЦ детской гематологии, онкологии и иммунологии имени Дмитрия Рогачева.
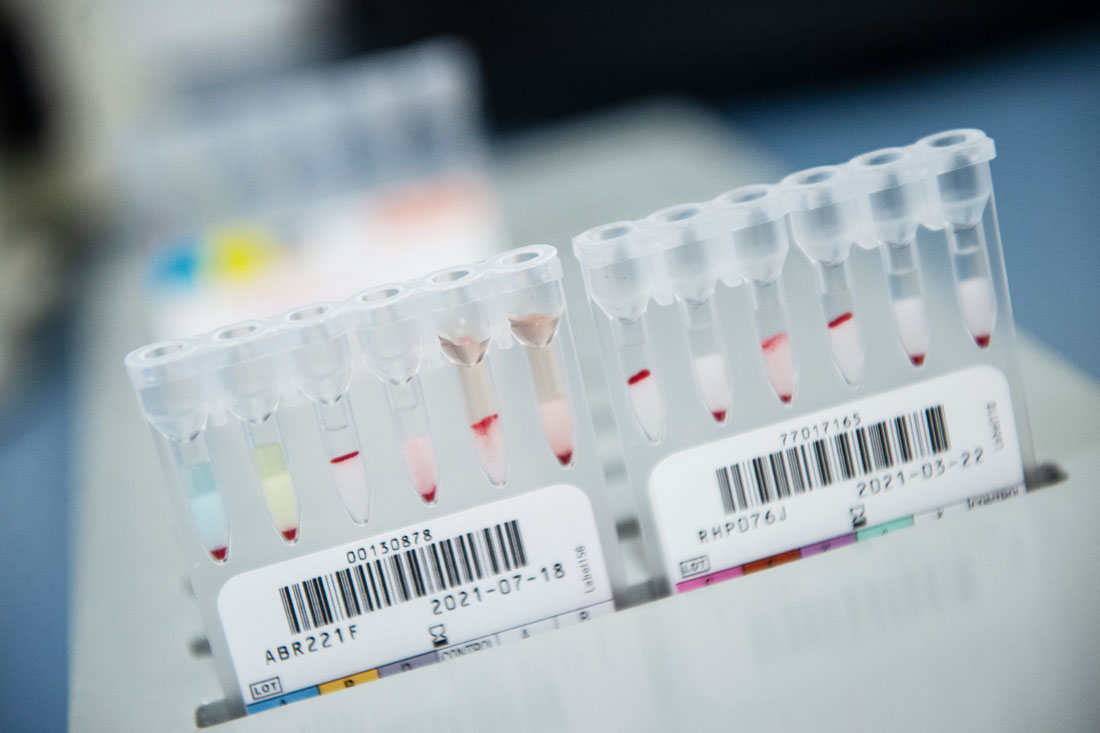
Рядком стоят шесть малюсеньких пробирок с разноцветными жидкостями. Голубая – реагенты к антигену крови A, желтая – к B, остальные реагенты – на резус и т. п. – белые. Биолог клинической лаборатории Ольга Чайкина разливает по пробиркам образцы крови. Потом их отправят греться в инкубаторе, затем – трястись в центрифуге. На выходе в одних эритроциты останутся плавать на поверхности. В других после контакта с реагентами слипнутся и уйдут на дно. А в одной пробирке случится непонятное: часть крови осядет, часть останется наверху.
– Это химера, – объясняет Ольга Чайкина. – Значит, ребенку делали переливание, и кровь у него в сосудах разная, своя и донора. Или ребенок пережил трансплантацию костного мозга.


Термоядерная смесь
Здесь, в НМИЦ имени Дмитрия Рогачева, такие пациенты – частый случай. И чем больше переливаний крови делали больному ребенку, тем сложнее ему бывает подобрать донора.
– После многих переливаний у человека постепенно вырабатываются антитела к разным донорам, – объясняет Павел Трахтман, главный трансфузиолог центра. – Антитела плавают в крови, и это термоядерная смесь. У одного человека с нередкой группой крови одна комбинация антигенов, у другого – другая, и когда пациент выработал антитела и к той, и к другой, получается уже довольно редкий набор. В итоге найти подходящего донора становится очень сложно.
Науке известно 36 систем групп человеческой крови. Из них при переливании клиническое значение для пациента имеют пятнадцать. А в обычной ситуации вообще достаточно знать о трех: это AB0, резус и Kell (подробнее можно прочесть здесь). Именно на них обследуют каждого приходящего на станцию переливания крови.
– Когда у нас пациент, про которого мы понимаем, что он будет «переливаться» очень часто и очень много, например, с апластической анемией, анемией Фанкони, то подбирать ему кровь приходится гораздо более тщательно, – добавляет Павел Трахтман.
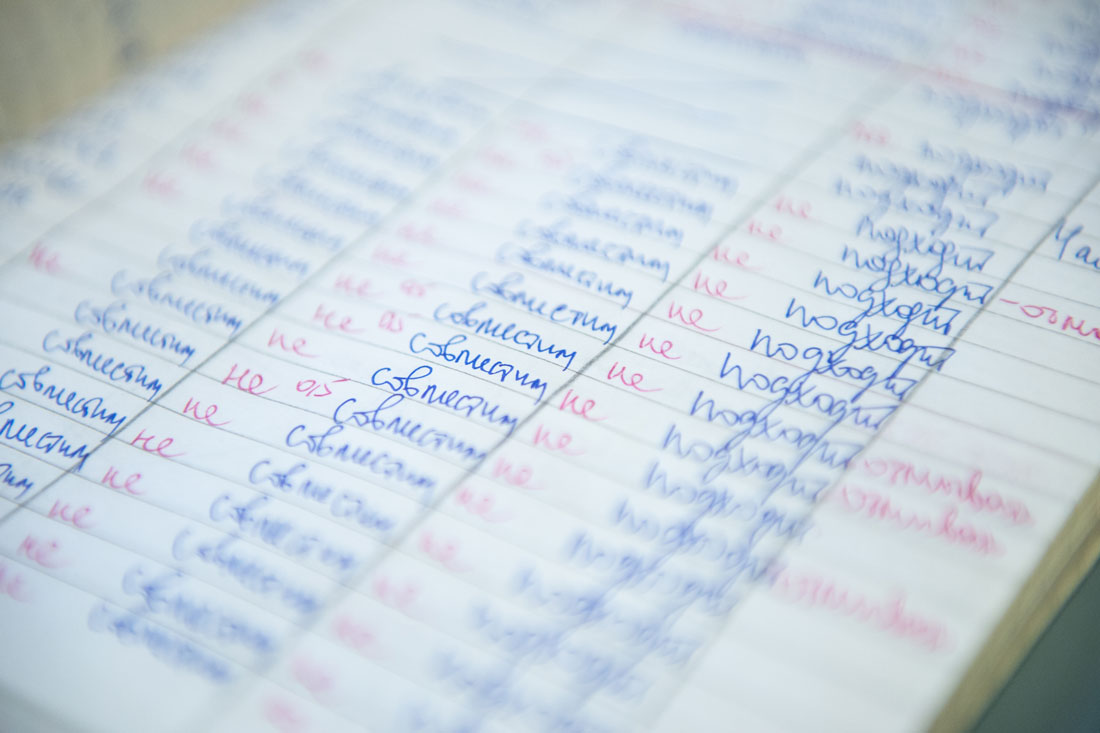
Как правило, в таких случаях совместимость крови донора и реципиента проверяется в ручном режиме, в пробирке. Смотрят, слипнутся эритроциты или нет. Если да, кровь реципиента не подходит, переливать ее нельзя. Результаты фиксируются в журнале – это обычная тетрадка в клетку. Ольга Чайкина показывает тетрадку и поясняет:
– Смотрите, для пациента 12 пакетов крови перебрали – подошли три. Или вот, для одной девочки из 25 пакетов крови подошли три.
Но такой тщательный подбор нужен, впрочем, только для тех, кому кровь переливают постоянно. Если речь идет об одном переливании, то можно не усложнять.

С Павлом Трахтманом мы познакомились, когда писали про мальчика Сашу, за которого вступилось большое число журналистов и правозащитников. У него, по их версии, якобы есть один единственный подходящий донор – отец, который сейчас сидит в СИЗО. Мы тоже хотели помочь Саше, но благодаря Павлу Евгеньевичу выяснили, что ситуация проще, чем казалась.
– У мальчика, про которого у меня теперь постоянно спрашивают журналисты, группа А – это 40% населения Земли, – говорит Павел Трахтман и достает бумажку с данными Саши. – Подтип А2, на который приходятся примерно 20% от А, итого 8% населения. Резус отрицательный – в 10% случаев, получаем 0,8%. Слабый резус тоже в 10% случаев. Итого 0,08% населения Земли могут быть для него донорами. Редкая это группа? Редкая. Но в 2019 году 6 млн человек в России сдали кровь. Значит, 4800 человек сдали кровь, полностью подходящую для этого ребенка. А один раз допустимо перелить ему и просто кровь A(-).
Цена бесценного
– У нас большая база доноров, обследованных на все 15 клинически значимых групп крови, – она нужна для пациентов, которые перенесли множество переливаний, совместимость по ним – жизненная необходимость, – рассказывает Трахтман. – Все-таки мы профильное учреждение. Если такому ребенку нужен донор, я просто посмотрю в базе, найду подходящего человека, его телефон. Это нигде не регламентировано. Но я понимаю, что есть определенное количество таких пациентов, мне их жалко, я не хочу, чтобы они погибали. И мы тратим деньги на создание этой базы данных.
В ней больше 3 тысяч человек из 10–12 тысяч доноров, сдающих кровь в НМИЦ имени Дмитрия Рогачева.
– Это только те, кто регулярно приходит в наше отделение переливания, – отмечает Трахтман. – Ведь нам надо потратить $500–600 на обследование человека, чтобы включить его в эту базу.

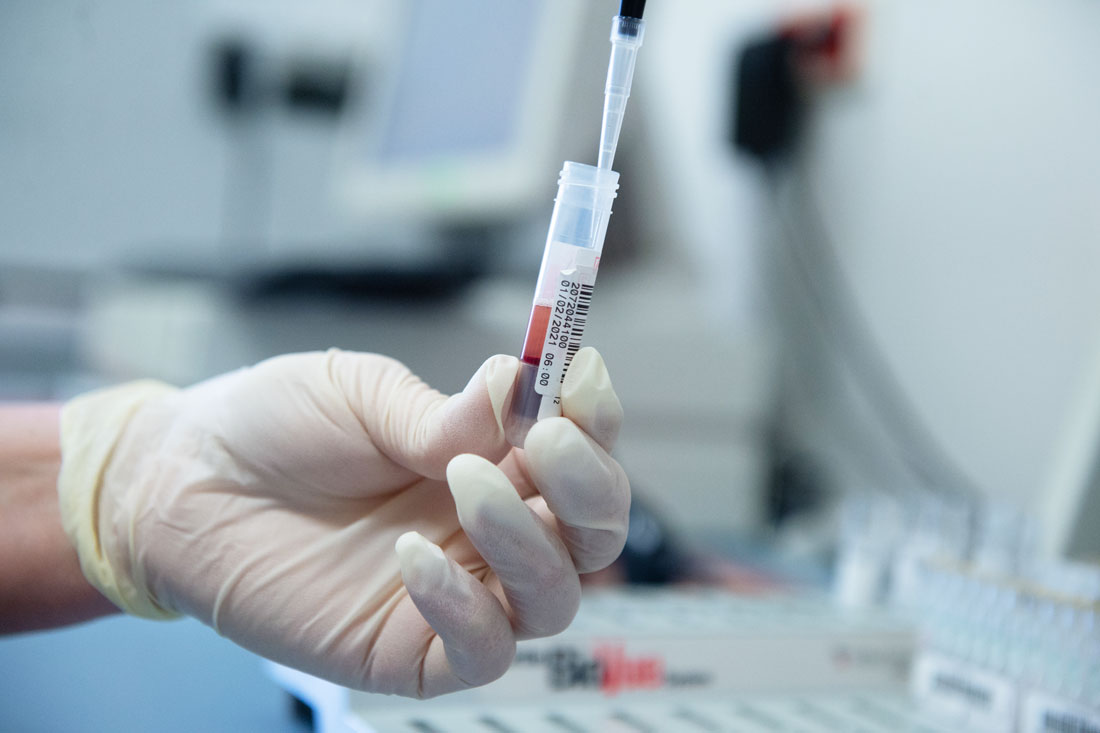
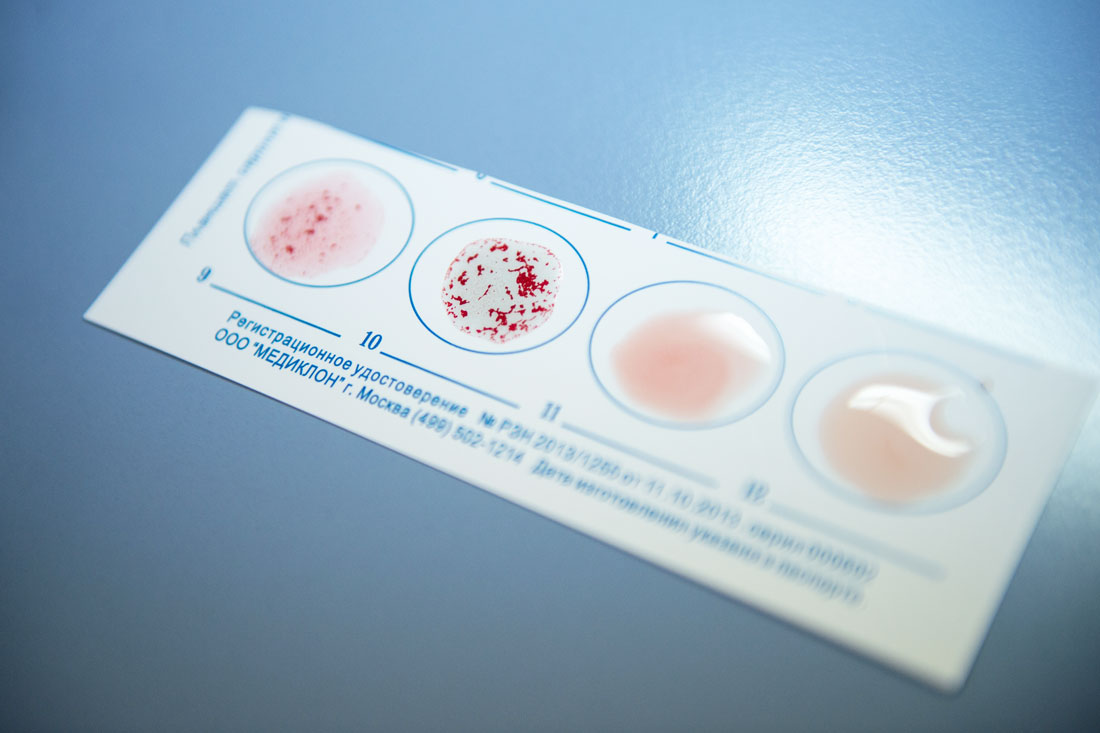
Обследование доноров – процедура в принципе довольно дорогая. Базовое, которое проходит каждый донор крови, стоит порядка 8,5 тысяч рублей.
В этом случае надо узнать группы крови по AB0, резусу и Kell, проверить (с помощью заводского набора стандартных эритроцитов) на антиэритроцитарные антигены. Наконец, на вирусы ВИЧ 1-го и 2-го типа, гепатиты B и C, сифилис.
– Это дороже, чем в коммерческой лаборатории. Но разница в том, что на тот же ВИЧ я еще сделаю ПЦР, это добавит к цене порядка 1,2–1,3 тысячи рублей. Проверю на антиэритроцитарные антитела – еще 2,5 тысячи, – перечисляет Павел Трахтман. – Трансфузия потому и безопасная, что мы не скупимся на обследование.
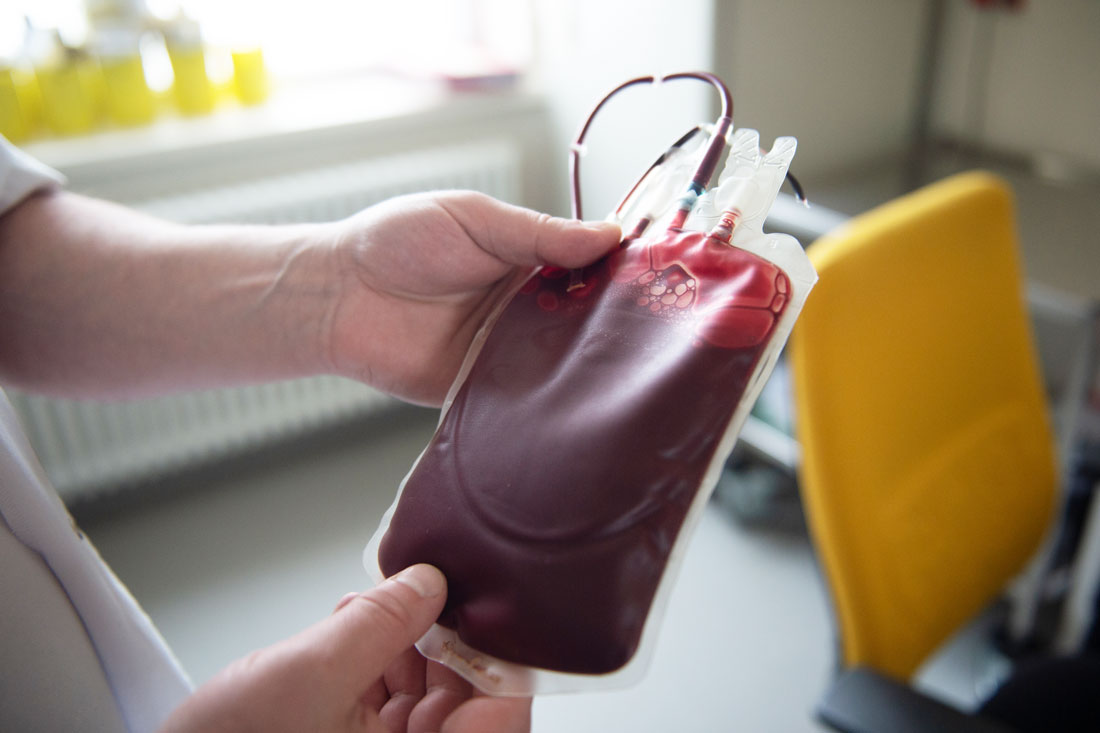
Впрочем, безопасность в этом деле – штука относительная. Например, гепатит B даже с помощью самых современных методов раньше чем через три недели после заражения не выявишь. Безопасна для реципиента может быть только плазма. Ведь при заборе крови ее разделяют на эритроциты, которые должны пойти в дело в ближайшее время, и плазму, которая отправляется на заморозку. Последнюю потом кладут в карантин и переливают только после того, как донор пришел на следующую донацию, обследовался и оказался здоров.

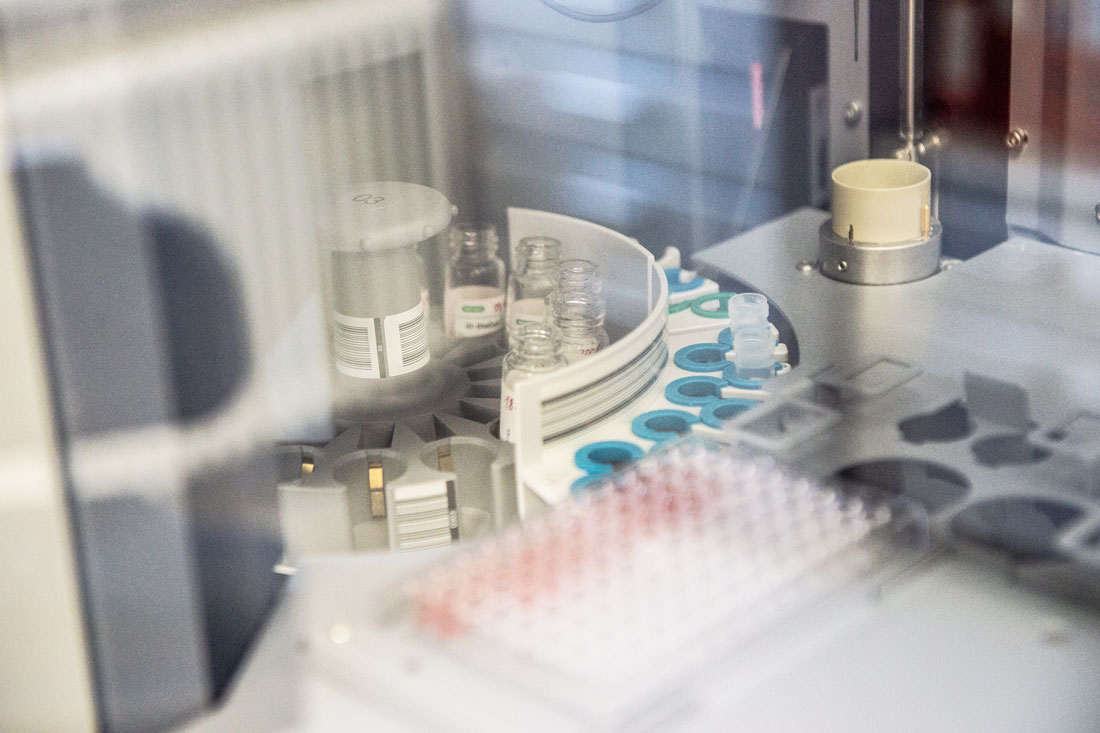
– На самом деле можно заморозить и эритроциты, – отмечает Павел Трахтман, приглашая в соседний кабинет, где демонстрирует холодильник. – Вот здесь, при минус 80 градусах по Цельсию, эритроциты могут храниться до пяти лет. А тут, при минус 170 градусах, – до десяти лет. Правда, это недешево.
Литр крови сам по себе стоит больше 16 тысяч рублей. Но хранение в первом холодильнике прибавляет к этой цене 12 тысяч, во втором – все 14 тысяч.
– Я храню здесь пакеты крови от хорошо подходящих конкретному пациенту доноров, – объясняет врач. – Мы уже говорили о детях, для которых сложно подобрать кровь. Если я знаю, что человек уже однажды сдавал для такого больного, а тот со временем поступит к нам снова, я при следующей донации заморожу пакет крови этого донора.
Еще в холодильник можно положить запас крови на те дни, когда доноров мало. На новогодние праздники, например.
Конечно, возникает вопрос: а почему бы тогда эритроциты от всех доноров не замораживать, чтобы гарантировать пациентам стопроцентную безопасность?
– Все, что связано с донорской кровью, не оплачивается фондом ОМС, не может быть оплачено частными пожертвованиями, только напрямую из бюджета, – объясняет Трахтман. – И этими деньгами мы ограничены. В год нам дают на все траты 200 млн рублей, и сверх этой суммы доноров я принять не могу при всем желании. Если я заморожу больше эритроцитов, то мне придется принять меньше доноров. Это просто нецелесообразно.
фото: Надежда Храмова