Елена Бабичева
Француженка до мозга костей: как Элиан Глюкман изменила трансплантологию

Профессору Элиан Глюкман 82 года. Ее имя уже вписано в историю медицины. Она известна в первую очередь тем, что в 1988-м провела первую в мире успешную пересадку пуповинной крови. Но на достигнутом не остановилась и продолжает трудиться, чтобы неродственная трансплантация кроветворных клеток была безопаснее и действеннее.
Исследования в области клеточной терапии, которые уже позволили спасти не одну детскую жизнь, — вот предмет научного интереса Элиан Глюкман в течение последних трех десятилетий. За преданность своему делу и самоотверженность она не раз получала признание в научном сообществе. В этом году профессор была удостоена престижной премии Консорциума детской трансплантации и клеточной терапии — ее вручают исследователям, чьи разработки позволили сделать пересадку гемопоэтических стволовых клеток детям и подросткам доступнее, безопаснее и эффективнее.
В историю медицины Глюкман уже вошла как врач, который провел первую трансплантацию пуповинной крови человеку. Пересадка состоялась в 1988 году, прошла успешно и не просто оказалась новацией, но, что важнее, подтвердила: пуповинная кровь может быть альтернативным источником кроветворных клеток. После этого Глюкман получила неофициальное звание «мать трансплантации пуповинной крови».
Выдающаяся школа
Глюкман родилась в 1940 году в Париже в семье польского врача. Отец был гастроэнтерологом, дочь заинтересовала гематология. С учителями Элиан откровенно повезло: свои университеты она проходила у ведущих французских ученых в этой области — Жоржа Мате и Жана Бернара. В конце 1960-х Глюкман познакомилась с Жаном Доссе, открывшим тканевую совместимость у людей, что сделало в принципе возможной пересадку костного мозга и за что спустя годы ученый получил Нобелевскую премию.
В 1972-м Глюкман переехала в США, где работала научным сотрудником под руководством профессора Эдварда Донналла Томаса, «отца трансплантации костного мозга», со временем также ставшего нобелевским лауреатом. С того момента она сфокусировала свой научный интерес на пересадке кроветворных клеток, а конкретнее — на том, как усовершенствовать процедуру, чтобы снизить вероятность развития реакции «трансплантат против хозяина» (РТПХ).
Через несколько лет Глюкман вернулась во Францию, где ее карьера развивалась стремительно. Она была назначена профессором гематологии, а вскоре возглавила отделение трансплантации костного мозга в госпитале Святого Людовика в Париже.
Глюкман занялась тем, что стало делом ее жизни, — поиском альтернативных решений для пациентов, нуждающихся в пересадке, но совместимого донора которым не нашлось.
Уникальная пересадка
В 1982 году состоялась историческая встреча, сделавшая возможной первую успешную пересадку пуповинной крови человеку. Профессор Хэл Броксмейер из Медицинской школы Университета Индианы, которого считают «соавтором» Глюкман по этой трансплантации, познакомился с учеными Эдвардом А. Бойзом и Джудит Бард. Вместе они пришли к заключению, что пуповинная кровь — это источник кроветворных клеток, которые можно использовать для пересадки в борьбе с тяжелыми болезнями. В итоге была создана компания Biocyte, которая после продолжительных обсуждений возможностей такой трансплантации, включая этические аспекты, выделила Броксмейеру грант на изучение биологии клеток пуповинной крови и разработку технологии их криоконсервации.
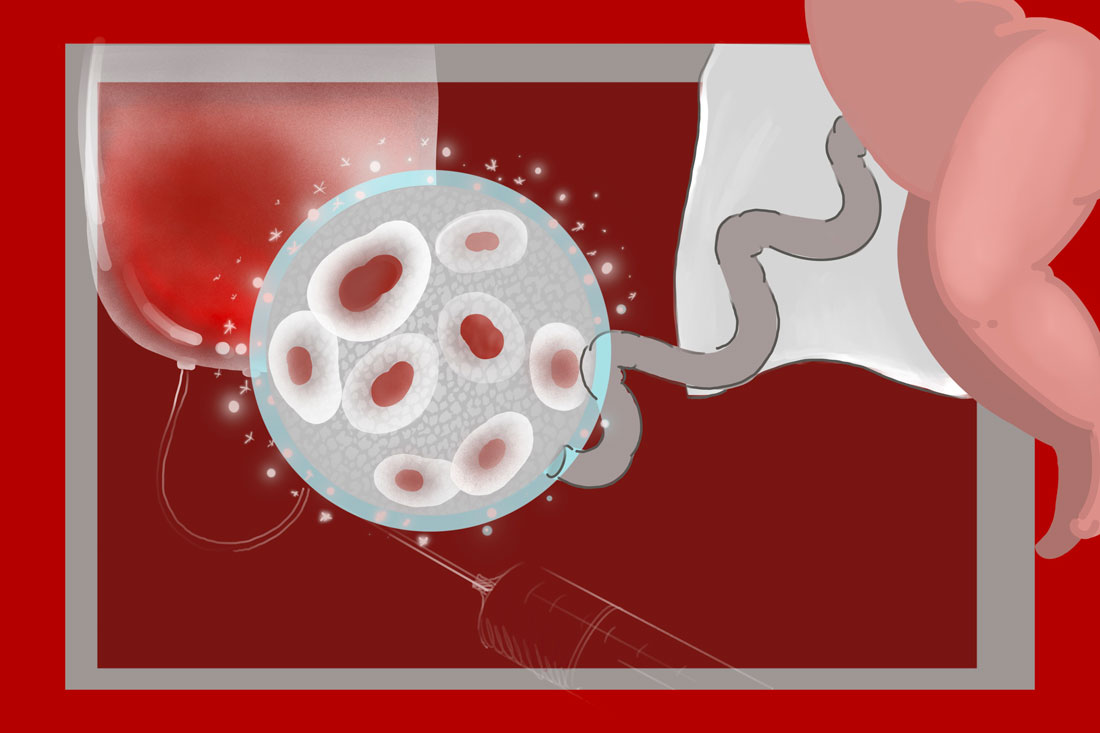
Несколько лет спустя наконец было принято решение о проведении первой пересадки пуповинной крови человеку. Пациент — маленький мальчик из США с редким наследственным заболеванием, анемией Фанкони. Состояние пятилетнего Мэттью Фэрроу требовало немедленной трансплантации кроветворных клеток. Доктором-трансплантологом стала Элиан Глюкман: она специализировалась на этом заболевании и разработала протокол кондиционирования с меньшей интенсивностью.
В конце сентября 1988 года самолет с профессором Броксмейером, маленьким пациентом и его семьей приземлился в аэропорту Парижа. Ученый вез с собой контейнер со спасительным грузом — замороженными клетками пуповинной крови, собранными при рождении сестры Мэттью.
Пересадка стала судьбоносной во многих смыслах. От ее исхода зависела жизнь ребенка. Она была первой подобного рода. И завершилась успешно!
Однако для такого результата врачам пришлось потрудиться. Им в том числе необходимо было получить разрешение французского Национального консультативного комитета по этике. Впрочем, возражений с его стороны не возникло, поскольку в результате этой процедуры ребенок не подвергался риску общей анестезии, а сама пересадка и поддерживающая терапия были к тому моменту достаточно проверенными. И самое главное: трансплантация была неотложным лечением.
До пересадки клетки пуповинной крови разморозили и протестировали на жизнеспособность. Результат устроил: их качество не изменилось. После чего команда врачей под руководством профессора Глюкман провела трансплантацию. Первые двадцать дней они с замиранием сердца следили за состоянием маленького пациента. Тогда еще не было подтверждено, что пуповинная кровь имеет низкую антигенность, — это подразумевает меньший риск развития РТПХ.
Первые признаки приживления пересаженных клеток были зафиксированы на 22-й день после трансплантации с последующим гематологическим восстановлением и донорским химеризмом. РТПХ не последовало.
Лишь начало
Несмотря на первые результаты, говорящие об успехе пересадки (а окончательно это подтверждает сам Мэттью, сейчас уже взрослый мужчина и отец), после ее проведения разгорелись споры. Подходит ли такая трансплантация для всех случаев или только для лечения братьев и сестер, то есть с применением HLA-идентичного трансплантата? Возможно ли пересаживать не в полной мере совместимые по генам трансплантаты? Какие у такой пересадки возможности и ограничения?
Как Кровь5 уже рассказывала, у клеток пуповинной крови есть преимущество перед костным мозгом — молодость. Они молоды, а потому функционально активны. Они быстрее приживаются, у них выше способность к размножению и дифференцировке (превращению в клетки других видов) и ниже требования к иммунологической совместимости. К тому же трансплантат из пуповинной крови чаще всего уже обследован, и, значит, пересадку можно провести достаточно оперативно.
Однако есть и серьезное ограничение: концентрация нужных для пересадки клеток в пуповинной крови ниже, чем в костном мозге или периферийной крови, поэтому восстановление кроветворения идет медленнее, а любое промедление — риск развития инфекции. По той же причине, меньшей концентрации кроветворных клеток, такая пересадка скорее подойдет ребенку, чем взрослому, которому, как правило, требуется трансплантат большего объема.
Все это удалось разъяснить со временем как Глюкман с коллегами, так и другим ученым, исследующим возможности применения пуповинной крови для пересадки. А на тот момент были многие другие вопросы и опасения. В частности, не лишает ли младенца сбор клеток пуповинной крови при рождении каких-то важных клеток, не обделяет ли его в чем-то.
Сегодня опять же подтверждено, что эти страхи лишены оснований: процедура сбора пуповинной крови безвредна для младенца.
Дальнейшие исследования команды Элиан Глюкман совместно с Центром международных исследований трансплантации костного мозга показали, что пересадка детям от полностью совместимого донора как костного мозга, так и пуповинной крови дала аналогичные результаты с точки зрения приживления клеточного материала. Но в случае пересадки пуповинной крови риск развития РТПХ был ниже. Хорошие результаты показала и трансплантация пуповинной крови от неродственного донора. Все это положило начало созданию банков пуповинной крови — Кровь5 о них писала.
В 1995 году команда Глюкман создала некоммерческую научную организацию Eurocord, задача которой — сбор данных о проведенных по всему миру трансплантациях пуповинной крови, причем как детям, так и взрослым. С момента первой такой пересадки, то есть за тридцать с лишним лет, их число превысило 40 тысяч, во многих странах эта процедура одобрена как метод лечения более ста тяжелых заболеваний крови, иммунной системы и ряда наследственных болезней. А значит, речь о тысячах и тысячах спасенных жизней. Первую, мальчика Мэттью, спасла профессор Элиан Глюкман.